2020-05-29 11:07:35
來源:陽光網—陽光報
分享到


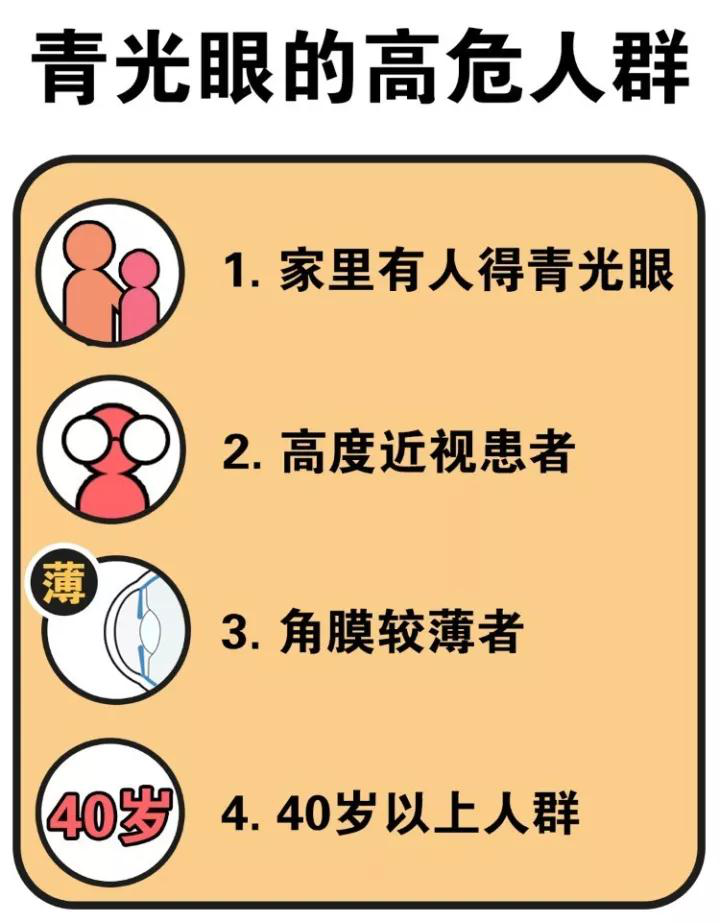
陽光訊(汪婷 記者 張華) 青光眼是一種不可逆的致盲性眼病,家里親屬有青光眼病史、高度近視(度數>600度)、遠視患者、小眼球、短眼軸人群,40歲以上人群和高血壓、糖尿病患者都是青光眼的高危人群,千萬不要掉以輕心。那么,對青光眼的認識有哪些誤區?西安市第四醫院眼科專家表示,正確治療青光眼,需要糾正以下誤區。
誤區一:青光眼是老年人的專利,年輕人不怕。盡管很多青光眼患者是60歲以上的老年人,但其實任何年齡的人都有可能發生青光眼(如眼壓高、房角窄、晶體膨脹等是患青光眼的高危因素),只是年齡越大青光眼的發病率越高而已。如果本身有青光眼的高危因素(如眼壓高、房角窄等),一些不良的生活習慣(如熬夜、喜歡關燈看手機、在暗光條件下用眼)也可能誘發青光眼。
誤區二 :視力好好的,不會是青光眼。青光眼常表現為視野缺損,不是從視野中間開始,而是從周邊開始的,漸漸影響走路、開車,但視力有可能還是1.0以上的正常視力。曾有一位青光眼患者走路常往別人身上撞,甚至被人誤解為騷擾,其實是因為視野變小,看不到路邊的人。所以,即使視力檢查正常,也不能排除青光眼。
誤區三 :青光眼沒法治,遲早要瞎。錯!只要早期積極治療,患者終生都能保有良好的視功能。青光眼實際上是一種慢性病,跟糖尿病、高血壓是一樣的,是終生都需要管控的疾病。特別是原發性開角型青光眼,雖然不能治愈,但是能夠通過長期的用藥或手術進行干預。這便能控制青光眼,使患者能夠終身保持有用的視力,看到美好的世界。
誤區四 :青光眼就是眼壓高。眼壓高一般會出現以下兩種情況。一種是青光眼,高眼壓導致視神經和視野損傷,必須盡早發現治療,將眼壓控制在安全范圍,否則很容易失明。另一種情況是高眼壓癥,此時的眼壓雖高于正常(一般不超過30mmHg),但視神經和視野沒有問題,一般比較安全。
但是研究發現有小部分高眼壓癥最終也會發展成青光眼,造成視神經和視野的損害,甚至失明。因此如果眼壓高于25 mmHg時,一定要采取治療措施降低眼壓。另外,有些青光眼的眼壓未必升高,如正常眼壓性青光眼,眼壓雖正常但是視野和視神經還在進行性損傷。
誤區五:出現癥狀再去看醫生。青光眼在全球是僅次于白內障的導致失明的原因,“沉默的光明殺手”這個名號更是家喻戶曉,青光眼的某些類型在早期的癥狀不明顯,甚至是沒有癥狀的,極易被忽視或與其他疾病混淆。健康人35—40歲時至少要做1次全面的青光眼檢查,并保持之后每年1次。
誤區六 :醫生開那么多檢查是不必要的。青光眼的早期診斷仍然是醫學界的一個難點。除了常規的眼壓、眼底和視野檢查以外,一些新型檢查手段能夠發現青光眼早期視神經纖維缺損,對青光眼的早期診斷提供很大的幫助。
誤區七 :青光眼手術后就后顧無憂了。青光眼術后并非一勞永逸,青光眼術后也有可能會出現眼壓升高,或者眼壓雖然控制良好,但視神經及視野仍在進行進行性損傷,眼睛干澀漲疼,視物更加模糊等情況。因此,青光眼患者術后應定期去醫院復查。
編輯:薛瑜